El pasado 2 de octubre, el Instituto Karolinska de Estocolmo concedía el premio Nobel de Medicina a la húngara Katalin Karikó y al estadounidense Drew Weissman por sus investigaciones “para desarrollar vacunas de ARNm [mensajero] eficaces contra la covid-19”. El galardón se convertía así en un espaldarazo para estos dos científicos, que durante 20 años trabajaron en la sombra, mano a mano, discutiendo cómo el ARNm podía generar una respuesta inmune frente a una infección o, incluso, frente a enfermedades como el cáncer.
“A través de sus descubrimientos innovadores, los galardonados contribuyeron a la tasa sin precedentes de desarrollo de vacunas durante una de las mayores amenazas a la salud humana en los tiempos modernos”, reconoció el jurado de la Academia sueca. Jaime Pérez, presidente de la Asociación Española de Vacunología, se suma a este reconocimiento. “Si fue posible conseguir en tiempo récord una vacuna frente a la covid-19, fue gracias a que durante años se había estado investigando sobre tratamientos y vacunas teniendo como fundamento el ARNm”, asegura.
Efectivamente, hoy no queda duda alguna sobre el potencial de la tecnología ARNm en la prevención de enfermedades como la gripe o el VIH o en el abordaje de patologías como el cáncer o la hipercolesterolemia.
En qué consiste la tecnología ARN mensajero
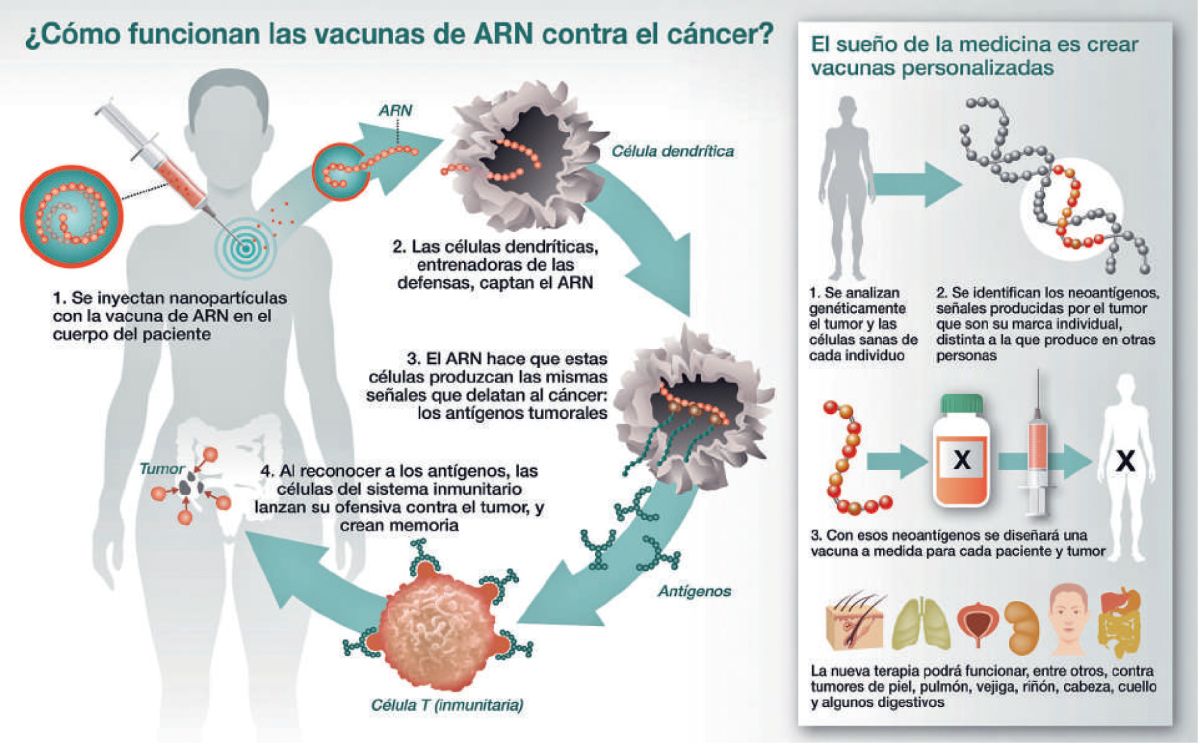
Pero ¿en qué consiste y de qué manera está complementando a las vacunas convencionales? Para entenderlo, hemos de saber que el ARN es una molécula que se sintetiza en el núcleo de las células y que, tras leer las instrucciones genéticas escritas en el ADN para la creación de proteínas, las lleva —de ahí el nombre de mensajero— al citoplasma (parte de la célula que rodea al núcleo), en donde se elaborará la proteína necesaria para cada función.
“En el fondo, y de forma muy simplificada, con la plataforma de ARNm se trata de hacer un manual de instrucciones para que sea tu propia célula la que fabrique una proteína en concreto”, señala Pedro Alsina, experto en vacunas y profesor en la Universidad Complutense de Madrid.
La clave está en identificar qué proteína debe crear la célula. En el caso de la covid-19, por ejemplo, el objetivo era la proteína S: la idea era diseñar un ARN que, al llegar a las células, hiciera que estas comenzaran a fabricar esta proteína con el objetivo de que, una vez creada, fuese localizada por el sistema inmunológico y generara anticuerpos que la neutralizaran.
Ventajas
La tecnología ARNm supone un cambio de rumbo en la estrategia tradicional. “La mayoría de las vacunas que se utilizan, o bien inoculan un virus entero atenuado, es decir, al que le has quitado su capacidad de producir patología, o bien una parte de un virus o una bacteria”, señala Jaime Pérez. Y añade que “la novedad, ahora, es que ya no inoculas ese virus o bacteria, sino una cadena de ácidos nucleicos —en este caso ARN— que, una vez en el interior de las células, van a producir una proteína, un antígeno, que genere la respuesta del sistema inmune”.
La primera ventaja de esta tecnología es su versatilidad. “Una vez que sabes qué proteína es tu objetivo, puedes programar un ARNm y tenerlo en 90 días. Eso sí, hay que tener en cuenta los tiempos necesarios para los ensayos clínicos, que siempre deben hacerse por motivos de seguridad”, matiza Pedro Alsina.
El éxito en el desarrollo de las vacunas frente a la covid-19 ha propiciado que se aceleren las investigaciones que ya se estaban llevando a cabo con esta tecnología como fundamento, o que se exploren nuevos caminos para otras patologías.
Limitaciones
Ahora bien, hay que poner los pies en el suelo: “Es un avance brutal y disruptivo, pero no es la panacea”, recuerda Pedro Alsina. Porque la tecnología ARNm no vale para todo. En principio, debemos recordar que solo sirve cuando tienes como objetivo una proteína; si se trata de otra molécula, no es eficaz.
✅ Retos superados
Pero también se ha discutido mucho sobre su estabilidad y la dificultad para introducirlas en las células y que expresen el antígeno. “Son problemas que se han ido resolviendo”, aclara Jaime Pérez, quien recuerda que, en un primer momento, las vacunas tenían que estar congeladas a muy baja temperatura y se debían utilizar en cuatro o cinco días. “Ahora mismo permanecen estables mediante refrigeración normal durante 10 semanas, y hay investigaciones en camino para que no necesiten conservación en frío o puedan estar de forma permanente en la nevera, lo que facilitará su distribución”, asegura.
Más allá de la temperatura, había dos grandes trabas para el desarrollo de estas vacunas:
- La primera era que, cuando te inoculan un ARN extraño, el sistema inmunológico no lo reconoce como propio, se defiende contra él y produce una respuesta muy potente para impedir que se replique y pueda producir las proteínas [similar a lo que se produce en un cuerpo cuando se rechaza un órgano trasplantado]. “Pero los dos premios Nobel hicieron un descubrimiento clave; se trataba de sustituir una molécula del ARN por otra, y con ello se evitaba esa respuesta tan potente del sistema inmune”, señala Jaime Pérez.
- La otra traba era que, debido a la acción de unas enzimas que lo destruían, no resultaba sencillo que el ARN se introdujera en las células. “Había que conseguir que pudiera pasar por debajo del radar, y se alcanzó rodeando al ARN de una partícula nanolipídica [como una capa de grasa], de forma que pudiera llegar bien al citoplasma”, explica Pedro Alsina.
Estos dos descubrimientos se hicieron entre 2018 y 2019. “Si la pandemia hubiera sido tres años antes, no habríamos podido disponer de vacunas eficaces en tan poco tiempo”, concluye el experto.