La vacuna contra el virus del papiloma humano (VPH), responsable del cáncer de cuello de útero o cérvix, está autorizada en casi todos los países europeos menos en España. Estados Unidos, Australia, México, Nueva Zelanda y Canadá dieron el paso el año pasado. Tarde o temprano acabará llegando a nuestro país. Ahora, el debate se centra en la conveniencia de incluirla o no en el calendario vacunal y administrarla, como ya se hace en Italia o Grecia, a todas las niñas de entre nueve y 14 años.
El precio de la vacuna -hacen falta tres dosis- se estima entre los 400 y 500 euros. Esta elevada cuantía ha motivado que se continúe con los estudios sobre coste-beneficio, más si cabe cuando «España es uno de los países con menos incidencia» del cáncer de cérvix, según argumenta la ministra Elena Salgado.
De momento, algunas comunidades como Madrid o Navarra ya han anunciado que añadirán el fármaco a su calendario vacunal una vez sea aprobado por la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS).
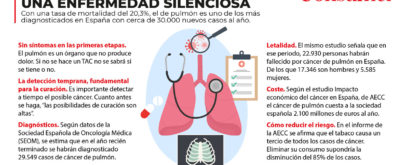
Siete sociedades científicas españolas (Ginecología, Oncología Médica, Pediatría, Medicina Preventiva, etcétera) y la Asociación contra el Cáncer han difundido un comunicado en el que avalan la necesidad y la eficacia de la vacuna. En un documento de consenso, recomiendan «la vacunación prioritaria a niñas de entre nueve y 14 años con el objetivo de cobertura universal».
Se calcula que «el 50% de las chicas de entre 20 y 24 años sexualmente activas están infectadas» por el VPH, explica Lourdes Aritziturri, del Servicio de Ginecología del Instituto Oncológico de Guipúzcoa. Generalmente, la infección pasa desapercibida, sin síntomas aparentes y remite sin dejar secuelas. Sin embargo, hay casos -entre el 10% y el 20%- en que el virus permanece, y con el paso de los años o décadas pueden producirse lesiones premalignas que, si no son controladas y debidamente tratadas, pueden desembocar en cáncer.