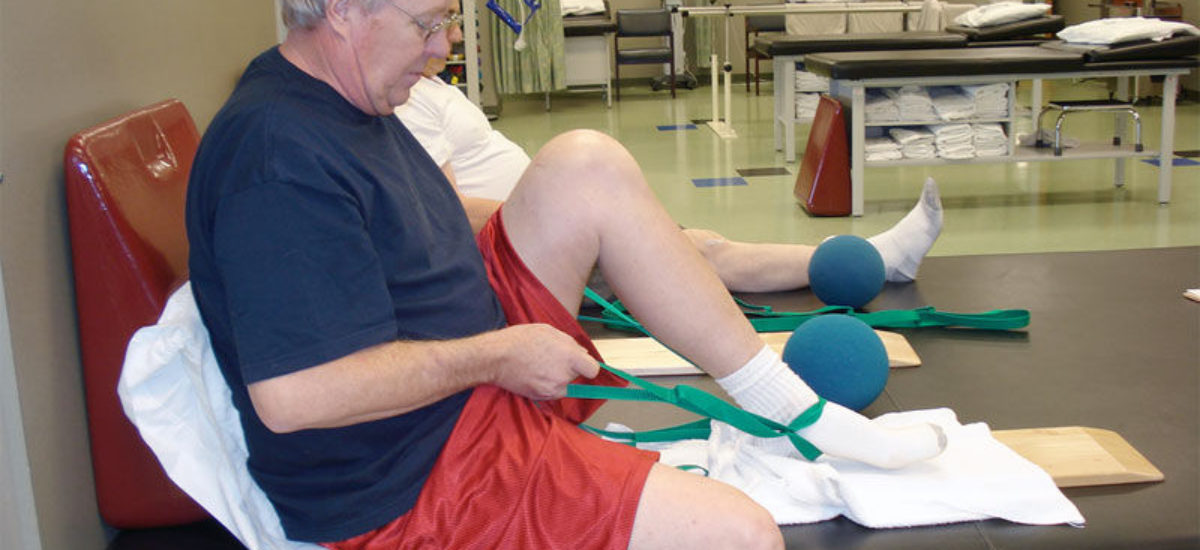
Los ictus o accidentes cerebrovasculares causan, en un alto porcentaje de casos, problemas para mover brazos y piernas u otra parte del cuerpo. Los programas de rehabilitación son la clave para recuperarse de estas secuelas. En la actualidad, se han ampliado y mejorado gracias a las nuevas tecnologías. Además, la conexión a redes sociales o la creación de grupos de ayuda mutua, conducidos por pacientes expertos y con la colaboración de profesionales, han permitido mejorar bastante el apoyo a esta figura tan imprescindible: los cuidadores.
La rehabilitación es una parte fundamental del proceso de recuperación tras un ictus. Se considera que, en la fase primera después de uno de estos episodios, el 85% de los pacientes sufren alteraciones del movimiento de un brazo, una pierna o hemiplejia (la mitad lateral del cuerpo queda paralizada). De estos, a los tres meses, la mitad tardan en caminar y en utilizar la extremidad superior. En esta situación, la rehabilitación es la llave terapéutica para recobrar la funcionalidad y la movilidad.
«Cada paciente es distinto. Pero lo más importante es que los programas de rehabilitación están limitados en el tiempo y que, durante los primeros meses, participan un grupo de profesionales coordinados por el médico rehabilitador, que actúan según los déficits que manifiesten los pacientes», informa Esther Duarte, jefa de sección del Servicio de Medicina Física y Rehabilitación del Hospital del Mar, de Barcelona.
Estos programas, que son básicos, precoces e imprescindibles, se inician durante las 24 horas que siguen al padecimiento de un ictus. Comprenden la participación de profesionales que trabajan con técnicas clásicas como la fisioterapia, si el paciente sufre una alteración de la marcha y del equilibrio; terapia ocupacional, si padece problemas para realizar tareas básicas de la vida cotidiana, como lavarse o vestirse; logopedia, cuando tiene problemas de lenguaje; neuropsicología, si han resultado afectadas las funciones cognitivas y emocionales; así como el trabajo social y la enfermería.
Junto con los profesionales, los pacientes y los cuidadores son piezas fundamentales en todo el proceso de rehabilitación
Las necesidades de rehabilitación de los pacientes son muy variables. Tras pasar por el servicio de neurología, donde se les atiende de la fase aguda del ictus, recibir el alta hospitalaria y regresar a sus domicilios, una parte de ellos no necesitarán más rehabilitación, aunque ésta no es una situación generalizada. Puede que otros la precisen y se beneficien de un programa ambulatorio, que les obligue a desplazarse de casa al hospital y viceversa. Otro subgrupo de afectados, con menor potencial para recuperarse, requerirán ingresar en un centro sociosanitario o en una unidad de rehabilitación para empezar un programa de estas características, aclara Duarte.
Análisis de la marcha y la deglución
En los últimos años, se han empleado técnicas para estudiar la marcha y el equilibrio, así como la capacidad de deglutir de los afectados. El análisis de la marcha es un sistema que se utiliza para cuantificar la velocidad al caminar, la simetría del paso, el equilibrio, el centro de gravedad dinámica y las presiones plantares (con la colocación de unas plantillas dentro de los zapatos que están provistas de unos sensores que permiten registrar cómo se apoya el pie durante la marcha).
En ocasiones, también se realiza un análisis electromiográfico dinámico, un registro de la actividad eléctrica del músculo que aporta información cuantitativa y objetiva acerca de estos parámetros. Para ello, se sitúa a los pacientes quietos, de pie, y se les invita a caminar. Un ordenador recoge los datos que sirven a los profesionales para saber cómo es la marcha del paciente y cómo responde a los distintos tratamientos que recibe.
Los trastornos de la deglución se evalúan mediante unas pruebas objetivas que se realizan con una técnica denominada videofluoroscopia. Consisten en un análisis radiológico de cómo el paciente deglute diferentes cantidades de alimentos, preparados de distintas viscosidades (consistencias líquida con un contraste, una especie de pudding y más sólida) y cantidades para comprobar si el paciente tiene una deglución segura o hay riesgo de broncoaspiración.
Los resultados que se obtienen de esta prueba, que se practica en el hospital, sirven a los profesionales médicos para indicar una dieta segura para el paciente que ha sufrido un ictus y decidir si se le puede retirar la sonda nasogástrica que se coloca después de sufrir un accidente cerebrovascular.
Robótica y realidad virtual
Otras novedades que han surgido en los últimos años, respecto a las nuevas tecnologías para el tratamiento de las secuelas del ictus, provienen del campo de la robótica y la realidad virtual. Este último avance es fruto de un programa de investigación llevado a cabo conjuntamente por el Parc de Salut Mar, el Hospital de la Vall d’Hebrón y el laboratorio SPECS (Sistema Perceptivo Sintético, Emotivo y Cognitivo, adscrito a la Universitat Pompeu Fabra, de Barcelona).
Los sistemas de realidad virtual, conocidos como «Rehabilitation Gaming System», reproducen entornos reales o artificiales simulados por ordenador que captan movimientos del propio paciente en determinadas situaciones virtuales. De esta forma, se le pueden realizar tratamientos más intensivos para lograr la rehabilitación de los déficits de la extremidad superior. «Hemos desarrollado e incorporado distintos videojuegos para adaptarlos a las particularidades de cada persona: a un paciente mayor se le adapta el juego para que tenga que recoger frutas en un mercado y a un joven se le preparan carreras de motos para que realice trabajos de rapidez, atención, destreza y control motor», afirma Duarte.
Junto con los profesionales que participan en los programas de rehabilitación y las nuevas tecnologías, los pacientes y los cuidadores son piezas fundamentales en todo el proceso, cuya finalidad es conseguir la máxima reintegración en el entorno familiar, laboral y social de los afectados por un ictus. “El cuidador tiene un rol muy importante en él y hay que hacerle partícipe desde las fases iniciales después de un ictus, mediante la formación y con un gran soporte”, expone Esther Duarte. Las nuevas tecnologías permiten la conexión a redes sociales y la creación de grupos de ayuda mutua (GAM), en los que participan los afectados en primera persona o a través de un familiar o cuidador y que están conducidos por pacientes expertos. A través de ellos y con la ayuda de profesionales, se puede contribuir a mejorar de manera notable el apoyo a los cuidadores.
¿Pero en qué deben formarse? En la fase inicial, deben aprender a mejorar la discapacidad de los pacientes para enseñarles a adaptarse a sus déficits y que estos ganen la mayor autonomía posible, en lugar de realizar por ellos tareas de la vida cotidiana, como ducharles o levantarles de la cama. Ambas son actividades que los pacientes deben aprender a ejecutar por sí solos, a pesar de sus discapacidades físicas.
“En ocasiones, el cuidador sobreprotege al paciente, por lo que, si no le exige, tendrá un menor rendimiento funcional y podrá hacer menos cosas. Proponemos que el cuidador, en vez de ello, le ayude a aprender a lavarse y vestirse por sí solo”, explica Duarte. La formación del cuidador es fundamental por la carga física y emocional que conlleva su tarea. No siempre están preparados para asumirla y además, a menudo, son pacientes con problemas físicos y de edad avanzada. De ahí la importancia de apoyarles a través de los GAM, hoy favorecidos por las nuevas tecnologías.
En el caso de los pacientes, los GAM están coordinados por pacientes expertos y cumplen el objetivo de contribuir a su reintegración social y lúdica. “Son un instrumento de comunicación entre ellos, donde se aprovecha su experiencia y que permite prestarles más soporte”, afirma Duarte. Funcionan de forma tan eficaz como los grupos presenciales y ahorran a los pacientes desplazamientos a los centros hospitalarios para participar en estas sesiones entre iguales.