Hasta 1989 el patógeno Haemophilus influenzae tipo b (Hib) acababa con la vida de un millar de niños al día. Pero gracias a la vacuna contra esta bacteria, la meningitis que producía casi ha desaparecido. Sin embargo, esta grave enfermedad que afecta cada año a 1.000 personas en España —la mayoría, menores de cinco años y adolescentes— también pueden originarla otras bacterias y virus y es capaz de enfermar a adultos, como recuerdan los brotes que de forma recurrente se hacen públicos. Aun así, según una encuesta realizada por la Asociación Española de Pediatría (AEP), una de cada tres personas no sabe que se puede prevenir y cerca de un 9 % de la población no identifica ni un síntoma. Este artículo pone remedio.
📌 Ya estamos en WhatsApp y Telegram. ¡Entra y síguenos!
Qué es la meningitis
Las estructuras del sistema nervioso, el cerebro y la médula espinal están recubiertas por unas membranas fibrosas denominadas meninges, que actúan de barrera ante algunas sustancias tóxicas y gérmenes. Cuando estas defensas se ven superadas, se produce su inflamación: la meningitis, lo que provoca la compresión fundamentalmente del cerebro.
A quién afecta
La meningitis es poco frecuente gracias al importante esfuerzo realizado en las últimas décadas en investigación, atención sanitaria, diagnóstico, tratamiento y prevención con vacunas para casi todos los tipos. Aun así, la Organización Mundial de la Salud (OMS) estima que afecta a unos 2,5 millones de personas y causa unos 300.000 fallecimientos. Pero cree que es posible derrotarla para 2030, por lo que aboga por una hoja de ruta mundial que avance hacia un mundo sin meningitis.
En nuestro país, según datos de la Sociedad Española de Neurología (SEN), cada año se declaran unos 1.000 casos de meningitis. A pesar de que estas cifras no son especialmente altas, desde 2014 se observa una tendencia ascendente, que bajó durante la pandemia, pero que con la relajación de las medidas de protección contra la covid-19 ha aumentó la incidencia un 10 % en 2023 y un 13 % en 2024.
La meningitis puede aparecer a cualquier edad, pero especialmente pasa en niños menores de cinco años, sobre todo cuando no han sido vacunados, y jóvenes de entre 15 y 24 años. De hecho, es la primera causa de muerte por infección en niños y adolescentes. El riesgo de padecer distintos tipos de meningitis aumenta en el caso de sufrir una inmunodeficiencia, como la causada por la infección por el VIH.
Causas de la meningitis
¿Qué la provoca? En la encuesta de la AEP queda patente el desconocimiento de la población en este sentido. Cerca de la mitad (45,2 %) cree que la meningitis puede estar provocada por un virus o por una bacteria; un porcentaje similar la achaca a una bacteria (40,2 %) y casi un 15 % considera que se debe a un virus.
En realidad, puede aparecer por causas poco habituales como reacciones químicas, en enfermedades como el cáncer o ciertas patologías inflamatorias, pero en la gran mayoría de los casos de meningitis hay una infección detrás. Y los principales agentes son los virus y las bacterias, aunque también existen hongos y parásitos que atacan las meninges.

➡️ Virus
La meningitis más habitual en nuestro país tiene un origen vírico. La meningitis viral suele ser benigna y sus consecuencias leves. Enterovirus intestinales y los virus del herpes labial, gripe, varicela y paperas pueden ocasionarla.
➡️ Bacterias
En cambio, la meningitis bacteriana es grave: puede ser mortal o dejar secuelas importantes si no se trata de forma inmediata. Y es que entre un 10 % de los pacientes que la sufren fallecen y de los que sobreviven hasta un 30 % lo hacen con graves secuelas: edema cerebral, hidrocefalia, sordera, insuficiencia renal, epilepsia, retraso cognitivo, amputación de extremidades…
Además del Haemophilus influenzae tipo b, otras bacterias que producen meningitis son:
- Estreptococos del grupo B (Streptococcus agalactiae)y Listeria monocytogenes en lactantes.
- Neumococo (Streptococcus pneumoniae).
- Meningococo (Neisseria meningitidis), que causa la enfermedad meningocócica invasiva (EMI). Hay 12 serotipos descritos, pero el 95 % de los casis de EMI son producidos por seis: A, B, C, W, X e Y. Entre un 5-20 % de la población lleva esta bacteria en la nariz y la garganta, por lo que son portadores asintomáticos que al estornudar o toser lo expulsan al exterior.
➡️ Hongos
La meningitis por hongos o micótica es muy rara. Ocurre por inhalación del hongo Cryptococcus neoformans, principalmente, si bien otros hongos como la Candida albicans también son responsables.
Cómo se contagia de meningitis
Casi el 90 % de los casos de meningitis se producen por infecciones que pueden transmitirse al estornudar, al toser o con el intercambio de saliva, según la SEN. Así sucede con el meningococo, el neumococo y el Haemophilus influenzae, que las llevamos en la nariz y la garganta. Se pueden dar casos esporádicos de meningitis, como afectar a pequeños grupos (brotes) o, incluso, convertirse en una epidemia, como sucede en algunos países.
Por su parte, el estreptococo del grupo B está en el intestino o la vagina y se contagia de la madre al niño en el momento del parto.
Síntomas de alerta
Reconocer los signos de la meningitis es clave para poder actuar lo antes posible y evitar las consecuencias que en cuestión de unas horas pueden ser fatales. De hecho, una infección bacteriana tiene una evolución muy rápida y con capacidad de provocar la muerte en solo 24 horas. Y no es tarea fácil detectarlo, pues los síntomas iniciales pueden ser similares a los de infecciones como la gripe.
¿Cómo comienza la meningitis? Suele aparecer de forma brusca y durar un par de semanas. Se presenta con fiebre alta, irritabilidad en los bebés, dolor de cabeza intenso en los niños mayores, decaimiento, vómitos “en escopetazo” y rechazo de la alimentación.
👉 Cómo se sabe si una persona tiene meningitis
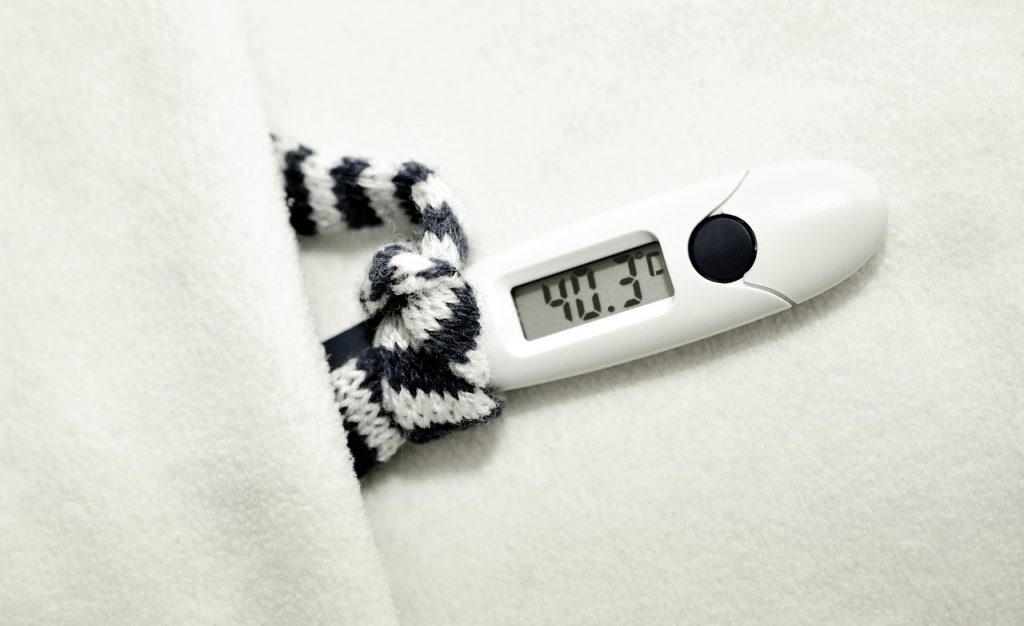
Imagen: congerdesign
Pero pronto aparecen otros síntomas más específicos que es importante tener en cuenta, pues podrían apuntar que se esté iniciando la infección, tal y como recoge en su web la Asociación Española Contra la Meningitis:
- Dolor en las piernas (aparece hasta en un 35% de los niños).
- Frío en pies y manos.
- Color pálido violáceo de la piel.
- Respiración agitada.
- Fotofobia.
- Rigidez de cuello (no se puede mover la cabeza para abajo).
- Disminución del nivel de conciencia.
- Convulsiones.
- Somnolencia.
- Petequias. Si se observan pequeñas manchas de color rojo o morado, primero en el torso y, después rápidamente, por el resto del cuerpo, sin que desaparezcan al estirar la piel, puede ser una sepsis (invasión y proliferación del meningococo dentro del torrente sanguíneo), y se necesitaría de atención médica urgente. “Algunas se juntan y se van haciendo grandes, lo que significa que el cuadro está muy avanzado”, comenta el pediatra David Moreno en el documental ‘Meningitis, cerrando el círculo. Una película que merece ser contada’.
Cómo se diagnostica
¿Cómo se puede detectar la meningitis? El diagnóstico se realiza analizando una muestra de líquido cefalorraquídeo de la médula espinal que se obtiene mediante una punción en la columna vertebral (punción lumbar). Otras pruebas para confirmarlo son una ecografía o una tomografía axial computarizada (TC).
Tratamiento
El paciente de meningitis viral no precisa tratamiento específico y en una semana o diez días está recuperado.
No obstante, para la meningitis bacteriana hay que tomar antibióticos y se requiere hospitalización y hasta administración de líquidos por vía intravenosa y medicamentos para tratar lesiones asociadas que puedan aparecer. Además, los contactos cercanos deberán tomar antibiótico e incluso vacunarse, si no lo estuvieran.
Cómo prevenir la meningitis
Imagen: fotoblend
Como la meningitis se propaga a través de gotículas respiratorias o secreciones de la garganta, es recomendable mantener unos buenos hábitos de higiene (lavarse las manos y taparse al estornudar o toser), hábitos saludables y evitar sustancias tóxicas como el tabaco o el alcohol que debilitan el sistema inmune.
👉 Vacunación
Pero la mayor prevención y defensa es la vacunación. En los calendarios de vacunación de todas las comunidades autónomas están las vacunas frente a las bacterias más frecuentes que causan meningitis.
- Haemophilus Influenzae tipo b (Hib) a los 2, 4 y 11 meses.
- Meningococo B a los 2, 4 y 12 meses con dosis de recuerdo a los 12 años.
- Meningococo C a los 4 y 12 meses con dosis de recuerdo a los 12 años.
- Neumococo a los 2, 4 y 11 meses.
Además, la vacuna triple vírica a los 12 meses y 3-4 años evita, también, la meningitis producida por el virus de la parotiditis.
Pero hay una que recomiendan desde la AEP “para cerrar en círculo de prevención” y que en la mayoría de las regiones no está subvencionada por el sistema público. Se trata de la que combate los serotipos meningococo ACWY, que se administra a los adolescentes de 12 años de edad que no hayan recibido una dosis a partir de los 10 años de edad y se recomienda poner a los 4 y 12 meses. La tetravalente ACWY no se dispensa de forma gratuita en Asturias, Cantabria, Castilla-La Mancha, Cataluña, Valencia, Madrid, Navarra y País Vasco.






