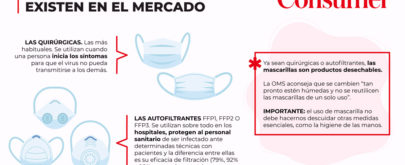
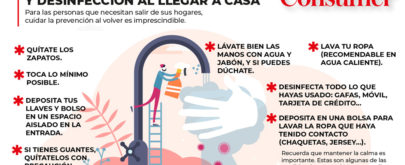
La irrupción de la COVID-19 ha puesto a prueba la capacidad de los países para prevenir una pandemia de un virus emergente y, una vez desatada, atender a las personas infectadas. Los coronavirus han pasado a formar parte del vocabulario de millones de personas en el mundo y, según los expertos, hay que estar alerta para que los próximos que puedan venir no tengan las consecuencias que ha ocasionado la COVID-19. Entre ellos está Ángel Gil, catedrático de Salud Pública y Medicina Preventiva de la Universidad Rey Juan Carlos (Madrid). Hablamos con él de la pandemia actual y de qué deberíamos aprender de esta situación.
¿Por qué periódicamente nos afectan virus procedentes de animales y por qué la mayoría proviene de países del sureste asiático?
Tiene que ver con modelos de comportamiento cultural, con los mercados tradicionales de venta de animales que hay en la zona y facilitan el salto interespecie de virus. En un país como España es más difícil que un virus pase de un animal al hombre porque, aunque tenemos ferias de ganado, el control de la salud animal es muy amplio y riguroso.
¿La COVID-19 es más o menos grave que otros coronavirus que ya nos han afectado, como el MERS (síndrome respiratorio de Oriente Medio) o el SARS (síndrome respiratorio agudo grave)?
Los coronavirus habitualmente producen un catarro de vías altas y los efectos no van más allá. En el caso del SARS y el MERS tenían tasas de letalidad más elevadas que la COVID-19. Lo que diferencia a este virus es que su capacidad de transmisibilidad es mayor. Cada enfermo puede contagiar con rapidez a dos o tres personas de su entorno. En sociedades envejecidas como la nuestra, con muchos enfermos crónicos, el problema se agrava porque es una población más vulnerable.
¿La capacidad de transmisión y propagación de los coronavirus es mayor que la de otras enfermedades infecciosas?
Los coronavirus están en la franja más baja, hay muchas enfermedades víricas que tienen un potencial de transmisibilidad mucho más alto. Por ejemplo, una persona con sarampión puede infectar a otras veinte.
¿Esa característica hizo que se bajara la guardia frente a la COVID-19?
Pensamos que sería su comportamiento habitual y luego hemos visto que su riesgo es mucho mayor. Lo de China nos pillaba muy lejos y cuando ha llegado a Italia nos hemos dado cuenta de que nadie estaba exento del peligro.
En relación a la velocidad con la que se han adoptado medidas, ¿se ha protegido demasiado al mercado y no tanto a la salud pública?
Creo que no. Es muy difícil tomar decisiones y hay que tener en cuenta que todo lo que se haga en pro de la economía es muy importante. De esta crisis la población saldrá más empobrecida, y la pobreza es una causa importante de problemas de salud. Nosotros hemos sido un poco más lentos en la toma de decisiones, pero indirectamente hemos ayudado a otros países: en Latinoamérica, con pocos casos de COVID-19, han sido muy restrictivos.
¿Que cada país tome sus propias medidas y a diferente ritmo influye en el avance de la pandemia?
Lo importante es que los sistemas de vigilancia sean e?cientes. Lo que ocurre es que la salud es cada vez más global, y hay que tenerlo en cuenta. No hay que pensar solo en lo que pasa en mi país, sino en lo que pueda ocurrir en el resto del mundo. Es imprescindible trabajar coordinados con la Organización Mundial de la Salud (OMS) y con los Centros de Control y Prevención de Enfermedades de Estados Unidos. Por otra parte, la comunidad cientí?ca tiene que ser abierta y compartir todo el conocimiento para que se puedan adoptar decisiones rápidas en cualquier punto del mundo.
¿El virus dejará de circular con la llegada del calor?
No lo sabemos. El calor puede reducir en ocasiones la transmisibilidad de este tipo de microorganismos. Lo que se espera es que ese potencial se reduzca, aunque el virus siga permaneciendo entre nosotros.
¿Por qué no se puede tratar de manera eficaz con antivirales? ¿Esta enfermedad requerirá desarrollar un principio activo específico?
Los coronavirus tienen una capacidad mutagénica importante (mutan fácilmente) y eso dificulta que un fármaco pueda utilizarse con una diana terapéutica adecuada para ese virus. En algunos ensayos está funcionando mejor aplicar dos antivirales que permiten atacar desde diversos ángulos a la COVID-19.
¿Es previsible que emerja de nuevo cada invierno, como la gripe?
Tampoco lo sabemos, pero cabe pensar que en un momento dado terminará pasando la infección un gran número de personas con mayor o menor gravedad. La suerte es que, si regresa el invierno que viene, en un porcentaje muy importante de la población la capacidad de respuesta inmunológica será mucho mejor. Lo previsible es que la onda epidémica no sea tan sumamente alta como ahora.
¿Qué cuesta más: el desarrollo o la fabricación de las vacunas?
No son productos químicos, sino biológicos, y eso hace que resulte más difícil su obtención. Los ensayos clínicos deben hacerse en poblaciones muy amplias. Por ejemplo, en la del rotavirus se incluyó a 75.000 niños. Tenemos que estar seguros de que el producto que sale al mercado es seguro y no va a producir reacciones adversas. La ventaja, en este caso, es que están trabajando coordinadamente varios laboratorios con el liderazgo de la OMS y eso aligerará el proceso. La vacuna no estará disponible antes de un año.
Algunos virus como el zika se conocen desde hace más de medio siglo y, sin embargo, no hay vacuna. ¿Por qué?
Sobre todo, porque no se había producido ninguna alerta que despertara interés en desarrollarla. La investigación surge cuando una epidemia tiene una magnitud importante y eso hace que haya intereses comerciales para que la industria farmacéutica se ponga en marcha.
¿Debería impulsar el sector público esas investigaciones?
Con el coronavirus hemos aprendido que la investigación en vacunas no se la podemos dejar solo a los laboratorios farmacéuticos, sino que administraciones como la OMS tienen que alertar y exigir a la industria un trabajo más activo. El estudio y desarrollo de nuevas vacunas no debe abandonarse nunca.
La OMS cita entre las infecciones emergentes dos que tenemos al lado de casa: el dengue y el chicunguña. ¿Qué probabilidad hay de que alcancen a países como España y qué peligro entrañan?
Insisto en la importancia del control epidemiológico para estos y para otros riesgos que pueda depararnos el futuro. En el caso del dengue, un viejo conocido, ya se están desarrollando vacunas; para el chicunguña, de momento, no hay tratamiento. A los especialistas nos preocupa esa especie de globalización de la salud que nos lleva a mirar mucho a los animales como fuente de posibles infecciones. Hay más cosas que pueden venir, que no conocemos, y en nuestra mano está prepararnos lo mejor posible.
¿Persiste la probabilidad de que emerjan enfermedades que no proceden de virus, sino de otros patógenos, como la crisis de las vacas locas que vivimos en el año 2000?
La salud veterinaria es muy importante y a veces nos olvidamos de ella. En nuestro país tenemos profesionales formidables, no solo en la atención clínica sino también en la investigación. España es pionera en este campo, en Salamanca disponemos de un laboratorio de producción de vacunas para animales. Además, es importante que los veterinarios se incorporen a los comités de control internacionales, porque los virus que hemos sufrido en las últimas décadas procedían de animales.
¿Factores como el cambio climático ayudan a la difusión de patógenos?
El calentamiento del planeta y la destrucción de hábitats es clave para que se propaguen, sobre todo, bacterias y parásitos. Por ejemplo, la deforestación en algunas áreas ha hecho que los animales que las habitaban hayan tenido que desplazarse y, con ellos, las infecciones que sufren.
Ya que muchas de las infecciones emergentes proceden de animales, ¿deberíamos pensar en recurrir a otras fuentes de proteínas?
Lo que hay que asegurar es una buena trazabilidad del alimento: garantizar de dónde viene, saber qué alimentación y tratamientos han recibido los animales y qué procesos y conservación ha seguido esa carne. Lo importante es que los estándares de calidad se cuiden. También puede pasar con un producto vegetal o con otras fuentes de proteínas.
A propósito de la alimentación, ¿qué repercusión tiene en el sistema inmunológico? ¿Podrían emplearse determinados alimentos para reforzarlo, por ejemplo, en los ancianos, más vulnerables a la COVID-19?
No hay que pensar en un producto en concreto, sino en seguir una dieta variada y equilibrada. Una buena alimentación ayuda siempre a que el sistema inmunológico esté preparado y tenga una capacidad de respuesta mayor frente al coronavirus y cualquier otra enfermedad infecciosa.
Se dice que el próximo virus está ya en un mercado de animales en China. ¿Es cierto?
No lo saben ni los chinos ni nosotros ni nadie. Si se mantienen los mercados tradicionales que vemos en China y en otros países tal y como están ahora, podría volver a ocurrir lo que ha pasado.
¿Podríamos estimar la frecuencia con que van a aparecer nuevos virus?
Hace unos años hubo quien decía, en referencia a la gripe, que cada 20 años tendríamos una pandemia como la de 2009. Las series temporales y los modelos matemáticos nos pueden ayudar a estar alerta y prepararnos, pero no podemos prever si un virus emergente va a propagarse con mayor o menor rapidez, qué letalidad puede cobijar o cuándo puede irrumpir. Lo importante es no estar de brazos cruzados esperando a que venga una nueva pandemia, hay que estar preparados para actuar como si fuera a venir mañana.
¿Está el mundo seguro y preparado? ¿Qué cosas debemos cambiar?
Situaciones como la del coronavirus deben hacernos reflexionar sobre la importancia de invertir más en cuidar nuestra salud. España, que ha desarrollado un gran sistema sanitario, tiene lagunas susceptibles de mejora. No disponer de muchas camas de cuidados intensivos es un problema que puede pasar factura en situaciones como esta. Los cuidados intensivos garantizan una respuesta rápida ante una epidemia por una enfermedad infecciosa. Desde diversas instancias se ha exigido que la cantidad de dinero del PIB que se dedica a sanidad esté en torno al 8 % o el 8,5 %, como recomienda la Organización para la Cooperación y el Desarrollo Económicos (OCDE). Sin embargo, en España ha llegado como máximo al 6,9 %. Hay que tener claro que la salud no es un gasto, es una inversión.