Con la llegada de los meses de calor se suelen incrementar también los casos de toxiinfecciones alimentarias, en su mayor parte provocadas por un mismo microorganismo: la salmonella. Considerada como la responsable de más de la mitad de los casos de infecciones de origen alimentario que se diagnostican en los hospitales españoles, es también probablemente la zoonosis más significativa de la UE. Las personas pueden infectarse por un consumo de alimentos contaminados que, en la mayoría de las ocasiones, se produce en el ámbito doméstico. Este riesgo puede reducirse con unas sencillas medidas de higiene.
Particularidades
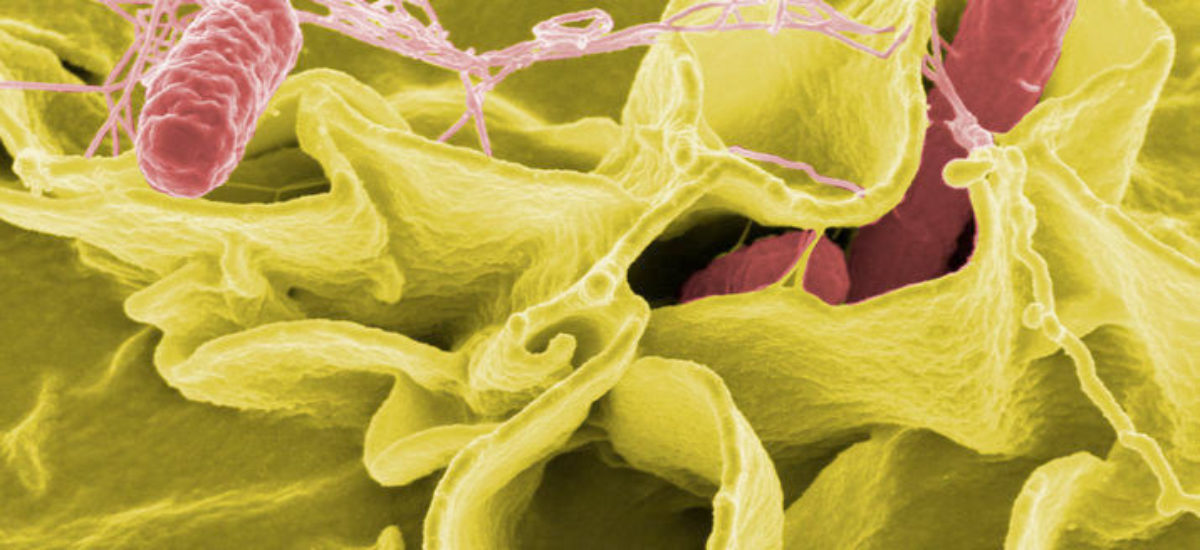
La salmonella es un microorganismo que se adapta muy bien a los animales y a las personas. Cuando llega a los alimentos es capaz de multiplicarse en cualquier producto fresco a una velocidad muy elevada, ya que puede duplicar su número cada 15 ó 20 minutos si la temperatura es elevada (superior a 20° C). Si los alimentos no se refrigeran rápidamente y a baja temperatura (el límite de crecimiento está en 6º C) el microorganismo se multiplica, con el consiguiente riesgo para los consumidores. Sin embargo, posee una escasa capacidad de multiplicación si no existe oxígeno.
La aparición de la bacteria, sobre todo durante los meses de verano, es normal si se tiene en cuenta que la temperatura óptima de crecimiento es de 30º C a 37º C. Por este motivo, cuando la temperatura ambiente se acerca a los 30º C, el peligro se dispara. Cuando el microorganismo llega al intestino de cualquier individuo puede colonizarlo, dando lugar a una infección o puede llegar a un equilibrio con otros microorganismos intestinales, lo que le permite sobrevivir y multiplicarse en los restos de animales que van a ir pasando por el tubo digestivo.
Se trata, además, de una bacteria no demasiado resistente a las condiciones ambientales, en especial a la luz solar intensa, la desecación, las concentraciones elevadas de sal o las altas temperaturas. Tanto las personas enfermas, como los animales y personas no enfermas pero que tienen salmonella en su intestino son sus portadoras por un periodo que puede abarcar desde unos pocos meses hasta años. Es decir, la materia fecal de individuos enfermos, e incluso de los portadores, contiene una elevada concentración de este patógeno.
Tiene una gran capacidad para multiplicarse en cualquier producto fresco a una velocidad elevada
Los grandes aliados
Temperatura y tiempo son dos factores que influyen de forma determinante en la aparición de salmonella. En el caso de la temperatura, los extremos no le favorecen: el frío ralentiza su crecimiento, la congelación lo detiene y el calor a partir de 70º C la destruye. Para evitar que esto suceda es muy importante no romper la cadena del frío, congelar rápidamente el alimento y dar especial atención a los tratamientos culinarios sin calor consumidos en frío, especialmente si además se elaboran con alimentos en frío como la mayonesa o las natillas.
En cuanto al tiempo, en un sustrato adecuado y en condiciones favorables de temperatura, las salmonellas duplican su cantidad en pocos minutos. Normalmente la contaminación inicial de los alimentos no es suficiente para desarrollar la infección, el potencial riesgo real aparece con su rápida multiplicación. Algunas de las principales precauciones incluyen no prolongar excesivamente el almacenamiento de alimentos perecederos y nunca a temperaturas templadas, así como consumirlos nada más cocinarlos. De no ser así, deben mantenerse bien calientes o refrigerados hasta su consumo, que deberá ser lo antes posible. Si no se prevé un consumo inmediato, deberán congelarse rápidamente.
Fuentes de infección
La mayor parte de los procesos de salmonelosis declarados se deben al consumo de diferentes tipos de alimentos (leche, queso, carne o pescado) en los que el uso de huevo crudo en la preparación o condimentación de productos o salsas como la mayonesa es el mayor protagonista.

Los principales reservorios de salmonella son las aves de corral, el ganado bovino y el porcino. Por tanto, son fuentes de infección importantes las carnes de estos animales y los huevos, sin olvidar los manipuladores portadores y el agua. También se han identificado como fuentes de infección los vegetales frescos consumidos crudos en ensaladas, como los tomates.
Los huevos se contaminan con las heces de las propias aves.
La bacteria se encuentra en la cáscara, pero puede penetrar en el interior si no se mantienen unas condiciones de conservación adecuadas. La bacteria puede llegar al huevo por diversas vías. Una de ellas es que la gallina del que procede sea portadora del microorganismo, lo que puede implicar que el huevo esté contaminado internamente.
El huevo es el principal vehículo de transmisión de la salmonella
Otra posibilidad es que la contaminación se encuentre en la cáscara, y aquí el origen sería muy variable, puesto que podrían estar implicados los animales, pero también las personas que los manipularan, distribuyeran o, de algún modo, estuvieran en contacto con los hu evos. En este punto no podemos dejar de olvidar a los propios consumidores, que los pueden contaminar con una manipulación incorrecta. Por cualquiera de estas vías, el patógeno puede afectar alimentos como tortillas o a cualquier producto que los tome como ingrediente, bien sea porque ya estaba dentro o porque se le añade al romper la cáscara.
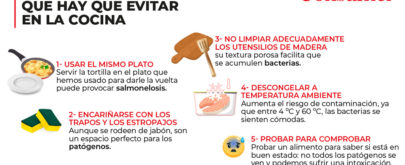
Por ello, no se deben lavar nunca los huevos antes de meterlos en la nevera ya que, como la cáscara es porosa, la humedad favorece la penetración de las bacterias al interior del huevo. Sin embargo, si los huevos van a utilizarse de forma inmediata no implica mayor riesgo. La yema es el medio donde se desarrollan más rápidamente. Aunque no necesitan condiciones especiales de conservación, es aconsejable guardarlos en el frigorífico para aumentar su vida útil. El recipiente donde se ha batido el huevo no debe contactar con la tortilla u otros platos ya elaborados.
Las carnes (principalmente aves) y productos preparados a base de carnes picadas se deben cocinar a fondo. La temperatura y el tiempo serán suficientes para que estos alimentos no queden poco hechos en su parte central. Si están crudos, no deben ponerse en contacto con los ya cocinados, para evitar la contaminación cruzada.
La enfermedad
La salmonelosis, una de las toxiinfecciones más frecuentes durante el verano y una de las de mayor importancia en todo el mundo, está provocada en la mayoría de los casos por la bacteria “Salmonella enteriditis”. Tras ingerir una cantidad suficiente de la bacteria (que dependerá del tipo de salmonella y virulencia de la cepa, estado de salud y resistencia del infectado o número de microorganismos ingeridos) se reproduce en el organismo provocando una infección con náuseas, vómitos, dolor abdominal diarrea o fiebre, el llamado síndrome gastroentérico febril, cuyos síntomas aparecen unas horas después de la ingestión y que a menudo requieren hospitalización. La diarrea presenta un color verde esmeralda debido a que no se metabolizan los ácidos biliares.
La salmonelosis afecta cada año a miles de españoles, principalmente en la época estival
Según datos del Ministerio de Sanidad y Consumo, durante los años 1998-2001, de los 3.818 brotes de intoxicación alimentaria notificados en España, el 38% estaba relacionado con el consumo de huevos y derivados, y el 85,5% de los mismos se asociaron a la salmonella, con lo que en este periodo de tiempo el 32,9% del total de brotes alimentarios se correspondieron a este patógeno.
Tanto las personas enfermas, como los animales y personas que tienen salmonella en su intestino son portadores durante unos meses e incluso años. Por este motivo, la materia fecal de los portadores suele presentar una elevada concentración del microorganismo patógeno. Cualquier persona es susceptible de verse afectada por samonelosis, aunque son los niños, las personas mayores y las que tienen un sistema inmune débil las que tienen un mayor riesgo de enfermar.
La salmonelosis, como ocurre con la mayoría de las toxiinfecciones, son el resultado de errores encadenados:
- Contaminación inicial del alimento por salmonellas.
- Multiplicación de los microorganismos (tiempo, condiciones favorables de temperatura y humedad en un medio de cultivo adecuado, el alimento).
- Ingestión de un número elevado de bacterias viables bien por una fuerte contaminación inicial o porque se hayan desarrollado en el alimento.
Qué hacer en caso de enfermedad
Debido a los procesos diarreicos y a los vómitos que acompañan a toda toxiinfección, se produce una gran pérdida de agua y sales minerales. Por ello, tomaremos desde el inicio suero oral ya preparado en farmacias o la solución rehidratante elaborada en casa (un litro de agua hervida, zumo de uno o dos limones, dos cucharadas soperas de azúcar, una o dos de bicarbonato y una de sal). Lo acompañaremos con otros líquidos templados (agua de arroz, té o manzanilla con limón).
A medida que mejoren los síntomas realizaremos una dieta astringente a base de arroz, patata y zanahoria cocidos; pollo sin piel, carne magra de ternera o cerdo, pescado blanco a la plancha o hervido, plátano maduro, manzana rallada algo oxidada (astringente), membrillo, pomelo… Un yogur natural no azucarado al día ayudará a regenerar y a recuperar el equilibrio de la flora intestinal antes de comenzar a tomar ningún otro lácteo. Una vez desparezcan los síntomas, reiniciar progresivamente una alimentación normal.
Medidas de prevención
El control se fundamenta en medidas de prevención de la contaminación, en la higiene personal y en una adecuada manipulación de los productos. Ahora bien, la erradicación es tremendamente difícil. El microorganismo está tan adaptado al reino animal que se encuentra en muchos niveles diferentes. En cualquier caso, hay que apelar al sentido de responsabilidad de los manipuladores de los alimentos y de las personas que adquieren los alimentos para que no los toquen o rompan los envases.

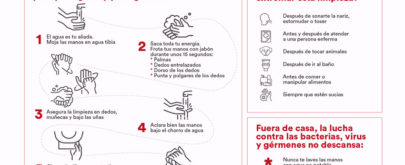
El mejor sistema de prevención en este caso es acentuar las medidas de higiene personal. Lavarse las manos de forma intensa con abundante agua y jabón tras la utilización del aseo, así como antes y después de manipular alimentos frescos, suelen ser las medidas más recomendadas. Con todo, y según la Organización Mundial de Sanidad Animal (OIE) no existe una solución mágica para el problema, pero sí estrategias para reducir los niveles de contaminación, que estriban sobre todo en la integración de todo un conjunto de medidas preventivas. Y en este sentido es en el que se dirigen las iniciativas comunitarias.
En animales
Reducir el patógeno en animales vivos destinados a la producción de alimentos puede contribuir a reducir su prevalencia en carnes. Algunas de las medidas que han mostrado ser eficientes son la comprobación de piensos y agua para asegurar que no se contaminan y las prácticas de higiene básicas adaptadas a las explotaciones. Para la Autoridad Europea de Seguridad Alimentaria, la vacunación de las aves de corral también puede ser una medida adicional para aumentar la resistencia de las aves a la exposición del patógeno y disminuir su difusión. La finalidad es mejorar la seguridad alimentaria y la protección de los consumidores.
En el ámbito europeo, la normativa obliga a los Estados miembros a reducir, hasta finales de 2008, el número de gallinas ponedoras infectadas en un porcentaje mínimo determinado cada año. También establece la vacunación obligatoria de gallinas ponedoras con una prevalencia del 10% o superior.
El cerdo es, después de los huevos y la carne de ave, otra de las fuentes de transmisión alimentaria de salmonelosis a las personas. Dos de las principales opciones para el control de la prevalencia en la producción de cerdos se basan en métodos bacteriológicos e inmunológicos. Uno de los sistemas de atenuación del riesgo que se utilizan viene fijado por la Organización Mundial de la Salud (OMS), que establece el control de salmonella en las explotaciones de animales destinados al consumo humano (control en la fase primaria); la mejora de la higiene durante el sacrificio y el procesamiento de la carne (lo que se denomina la segunda fase) y las medidas durante la preparación de los alimentos, es decir, el control en la fase de consumo.