En la ciudad de Barcelona se identificaron, en la década 1990-2000, un total de 213 casos de listeriosis humana. La mortalidad global por esta causa en adultos es elevada, entre el 33-62%. Respecto a la industria alimentaria, la ausencia de L.monocytogenes es exigida en determinados alimentos, pero tecnológicamente no es posible alcanzar el nivel cero de tolerancia en todos los productos. El artículo se ha dividido en dos partes, en la primera de las cuales se abordan temas como los relacionados con los resultados del estudio en Barcelona, así como la incidencia de la listeriosis a nivel internacional.
Listeriosis, una infección poco frecuente
La alimentación es una necesidad humana básica. Este requisito implica una mayor envergadura y complejidad en los sistemas de producción de alimentos en todo el mundo. Además, las enfermedades de transmisión alimentaria son una preocupación fundamental para la salud pública mundial más allá de las fronteras nacionales porque los costes pueden ser inmensos, en términos de salud humana y pérdidas económicas.
La controversia sobre la seguridad en los alimentos ha tenido un enorme impacto sobre la industria alimentaria y la comunidad agrícola en muchos países. El objetivo de los organismos asesores y los gobiernos debe ser clarificar los aspectos sobre seguridad alimentaria y establecer recomendaciones efectivas para la regulación de la producción, procesado, distribución y venta de los alimentos. Al mismo tiempo, son necesarias unas guías claras sobre el manejo y cocinado higiénicos de los alimentos tanto en domicilios como en restaurantes y cocinas de colectividades.
Libre intercambio de mercancías
Desde 1992, existe el libre intercambio de mercancías entre los países miembros de la Comunidad Económica Europea. El rápido transporte interestatal e internacional de alimentos frescos hace posible que deficiencias en el procesamiento de alimentos en una región determinada (o incluso en una industria local) pueda producir la enfermedad en regiones o países distantes.
La principal preocupación debe ser la presencia de microorganismos potencialmente patógenos y sus toxinas en los alimentos. Salmonella, Campylobacter y Listeria monocytogenes son los tres microorganismos con importancia creciente para la salud pública, como responsables de enfermedades de transmisión alimentaria. Es poco realista esperar que estos patógenos, y otros, con una amplia distribución en el medio ambiente, tanto en animales como en el hombre, puedan eliminarse completamente de todos los estadios de la cadena alimenticia. Pero dicha afirmación no excluye la obligación de asegurar la máxima calidad microbiológica en los alimentos y su inocuidad para el consumo humano.
Los hábitos alimentarios, sobre todo en los países desarrollados, están cambiando rápidamente. Para producir alimentos más naturales con un mejor sabor y con un mínimo empleo de sustancias químicas a lo largo de toda la cadena alimentaria -pesticidas, antibióticos, conservantes- disminuye el procesado. Y, para mantener la seguridad y la caducidad, se ha ampliado la conservación en frío y la cadena de distribución. La complejidad de la cadena alimentaria y la posibilidad de que la modificación de un proceso en una parte pueda tener un efecto negativo en otra, han adquirido una mayor relevancia a raíz del aumento en la incidencia de listeriosis.
Epidemiología de la listeriosis humana en Barcelona
En septiembre de 1990 se constituyó un Grupo de Estudio de la Listeriosis en Barcelona para llevar a cabo un sistema de vigilancia activo de los casos identificados en la ciudad. El grupo estaba integrado por un coordinador (médico intensivista) y un microbiólogo por cada uno de los Laboratorios de Microbiología de los hospitales ubicados en la ciudad condal, que abarcan hasta el 92% de las camas destinadas a pacientes agudos. Dos años más tarde, en 1992, se incorporó al proyecto la Unidad de Alimentos y Zoonosis del Laboratorio Municipal, para llevar a cabo controles periódicos de alimentos consumidos por la población.
El sistema de vigilancia constituye la base de gran parte de nuestros conocimientos sobre la epidemiología de las enfermedades de transmisión alimentaria. De esta forma, se pueden evaluar las tendencias y es útil para la detección precoz de brotes epidémicos locales o generalizados. En algunos casos, se puede identificar las fuentes alimentarias responsables y tomar las medidas adecuadas para el control del brote. Y también permiten confrontar la información disponible sobre la vigilancia humana con la obtenida sobre zoonosis en animales.
Con la disponibilidad de estos datos epidemiológicos se pueden revisar periódicamente las disposiciones reguladoras y administrativas en cuanto a seguridad alimentaria, salud pública y animal. Estos sistemas de vigilancia activos son útiles en ciertas patologías que se pueden presentar de forma esporádica como es el caso de la listeriosis, una infección poco frecuente pero muy grave que presenta una elevada mortalidad, concretamente el 34.3% en nuestra serie a lo largo de 11 años de estudio.
Epidemiologia en Barcelona
Desde el 1 de enero de 1990 hasta el 31 de diciembre de 2000 se han identificado en la ciudad de Barcelona un total de 213 casos de listeriosis humana, el 78.4% adultos no gestantes y el 20.6% casos perinatales. Se trata de una enfermedad más común en los extremos de la vida (con una tasa de 100 casos/106 habitantes / año en niños y de 14 casos/106 habitantes / año), siendo más frecuente en ancianos varones (67% en nuestra casuística). La edad media de la población adulta afectada, no gestante, es de 62±16.5 años.
La prevalencia de la infección resulta difícil de determinar, habiéndose estimado entre 2-11 casos/106 hab./año. En la ciudad de Barcelona se ha observado una gran variabilidad interanual oscilando desde los 4 casos/106 hab en 1992 hasta 13.7 casos/106 hab. en 1999 (FIGURA 1). En el hombre la incidencia de la enfermedad es superior en los meses de verano, en contraste con algunas especies animales en las que predomina en invierno.
Los niños adquieren la infección de dos formas. Las madres, que son colonizadas en el tracto digestivo tras la ingesta de alimentos contaminados, pueden desarrollar una sepsis oculta dando lugar a una corioamnioitis y al alumbramiento de un recién nacido con sepsis o un feto muerto. Alternativamente, las madres portadoras de listerias en su tracto gastrointestinal y región perianal pueden contaminar la piel y el tracto respiratorio de sus hijos durante el alumbramiento. Estos niños pueden desarrollar 2-3 semanas más tarde una meningitis bacteriana. Listeria monocytogenes es la 3ª causa más frecuente de meningitis bacteriana en recién nacidos, tras estreptococo del grupo B y E.coli.
TABLA 1. Incidencia de listeriosis humana en países europeos (casos/106 habitantes/año).
 * excepto para España.** sólo Barcelona
* excepto para España.** sólo BarcelonaCómo establecer el vínculo alimento- enfermedad
L. Monocytogenes es un bacilo Gram positivo móvil, intracelular, de distribución universal en la naturaleza. Se aísla frecuentemente en el suelo, polvo, agua, y a partir de múltiples fuentes animales y vegetales, incluyendo los ensilados, que constituyen una fuente relevante de infección en los animales.
Constituye un agente causal común de meningoencefalitis y abortos en los rumiantes, pero raramente se identifica como patógeno humano, a pesar de que se acepta que esta bacteria forma parte de la flora intestinal en el 1-5% de la población general. Pero la vía de transmisión de la enfermedad en el hombre no se conoció hasta mediados de los años 90. Así en los casos durante el periodo neonatal es por vía transplacentaria, mientras que en los casos veterinarios es por contacto directo.
La listeriosis puede ocurrir en forma de brotes epidémicos o como casos esporádicos. En la actualidad existen diversas pruebas que implican al tracto digestivo como la puerta de entrada del microorganismo siendo el vehículo el alimento contaminado, tanto en los brotes epidémicos como en los casos esporádicos. Los alimentos más implicados han sido la ensalada de col, otros vegetales crudos, la leche pasteurizada, los quesos tiernos y productos cárnicos crudos o insuficientemente cocidos.
Es muy difícil de establecer un vínculo de causa a efecto entre la contaminación de un alimento por Listeria monocytogenes y la aparición de casos esporádicos de listeriosis humana. El motivo es la dificultad de encontrar pruebas que asocien la enfermedad al consumo de alimentos contaminados. Si bien, las marcadas analogías existentes entre las cepas alimentarias y humanas hacen pensar que todos los casos de listeriosis humana -excepto en el período neonatal- se deben a la ingesta de alimentos contaminados.
Hasta el momento se han aislado listerias a partir de productos lácteos, carne, platos precocinados, pescado y mariscos, tanto en España como en otros países industrializados. En un estudio realizado en Barcelona en 1993 sobre 311 muestras de alimentos frescos, se aisló Listeria monocytogenes en el 7.8% de las muestras de vegetales frescas, 17.3% de carnes y el 7.5% de los moluscos bivalvos.
Listeriosis a nivel internacional
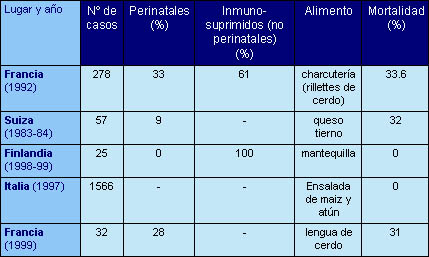
En diversos países industrializados como Estados Unidos, Canadá, Francia o Suiza, entre otros, se han descrito brotes atribuidos al consumo de alimentos específicos tales, como derivados lácteos y vegetales (ver Tablas 2 y 3). Desde 1983, los principales brotes de listeriosis por transmisión alimentaria han ocurrido en Estados Unidos -dos ocasiones- y en Suiza -más de 200 casos y 91 fallecimientos.
El brote epidémico ocurrido en Suiza, Cantón de Vaud en 1989, se debió al consumo de un queso de pasta blanda, siendo la tasa de incidencia de 50 casos/106 hab./año. Dos años después, la tasa se redujo hasta 4 casos/106 hab./año. Un logro que se basó en el estricto acatamiento de los productores de quesos, fundamentalmente artesanales, de las estrictas normas sanitarias establecidas y de la prohibición de la fabricación del queso incriminado, permitiendo que se comenzara de nuevo la producción sólo en aquellos casos en que se habían adoptado las medidas higiénicas prescritas.
Los estudios epidemiológicos llevados a cabo para la investigación de brotes se han visto facilitados por el tipado del fago y sistemas de serotipado. En base a sus antígenos somático y flagelar se han identificado al menos 11 serotipos de los que sólo tres (1/2a, 1/2b y 4b) son los responsables del 90% de las infecciones humanas.
El hecho de que L. Monocytogenes pueda crecer a temperaturas tan bajas como 0 ºC, aunque lentamente, y el mayor empleo de la refrigeración en la cadena alimentaria, pueden desempeñar un papel en el aumento de la prevalencia de las enfermedades alimentarias en un determinado país.
También L. monocytogenes crece mejor en medio básico. La acidez gástrica supondría una barrera a su proliferación y diseminación a partir del tracto gastrointestinal. Por consiguiente, se ha barajado la posibilidad de que el uso de antiácidos y/o ranitidina puede favorecer el desarrollo de la infección.
En relación con la industria alimentaria, la ausencia de L. Monocytogenes es una exigencia para determinados alimentos, aunque tecnológicamente no es posible alcanzar el nivel 0 de tolerancia en otros productos. En la cadena producción-distribución-consumo deben aplicarse todos los principios higiénicos que conduzcan a la prevención de la contaminación por Listeria, así como aquellos destinados a evitar la proliferación de este microorganismo en función del producto. Listeria ha sido aislado en una amplia variedad de productos alimentarios no asociados a ninguna enfermedad clínica.
En consecuencia, L. monocytogenes debe frecuentemente colonizar el tracto digestivo de las personas, aunque de forma transitoria y con poca capacidad para invadir, a menos que las defensas del huésped se vean alteradas por una enfermedad de base debilitante o por la instauración de un tratamiento inmunosupresor o bien por la existencia de un inóculo lo suficientemente grande como para desbordar las barreras defensivas del tracto digestivo.
TABLA 2. Características de los brotes epidémicos acaecidos en EEUU y Canadá.

TABLA 3.Características de los brotes epidémicos acaecidos en Europa.
Los grupos de pacientes más afectados
La listeriosis afecta a tres grupos de pacientes: recién nacidos, embarazadas y adultos con patología de base, generalmente inmunodeprimidos. Pero también, en base a resultados del grupo de trabajo de Barcelona, puede afectar a individuos previamente sanos (13.8%), aunque incide fundamentalmente en pacientes con patología previa crónica, 27.5% (cirrosis hepática, diabetes mellitus, cardiopatía, insuficiencia renal, enfisema pulmonar), pacientes sometidos a un tratamiento inmunosupresor, 48%, (corticosteroides o citostáticos) al padecer vasculitis o enfermedad de sistema, transplantados (18%), neoplasias hematológicas o asmáticos. (FIGURA 2)
Si bien, la listeriosis afecta a pacientes con alteración de la inmunidad celular, han sido pocos los casos publicados asociados al SIDA (3%). Una posible explicación de la baja prevalencia de la listeriosis en el SIDA podría ser explicada por la actividad bactericida del cotrimoxazol frente a listeria, fármaco de elección en la profilaxis de la infección por P. Carinii. Aunque, si comparamos el número de casos de listeriosis en pacientes con SIDA en relación con el resto de la población de acuerdo con el grupo de edad, encontramos que el riesgo de sufrir la infección es 60-140 veces superior en el paciente con SIDA.
En la mayor parte de estos casos la infección se adquiere en la comunidad. Sin embargo, existen casos en que se desarrolla tras su hospitalización, con una media de 18 días después del ingreso. El periodo de incubación de la enfermedad es muy variable, entre 5 días y más de 3 meses, por lo que resulta difícil responsabilizar a una hipotética contaminación del alimento administrado en el hospital como vehículo de la infección.
Hasta un 40% de casos esporádicos se desarrollan a lo largo de la hospitalización, siguiendo los criterios del CDC (Centros norteamericanos para la prevención y control de enfermedades) de que toda infección desarrollada más allá de las 48 horas de ingreso en el hospital es nosocomial. Todos estos pacientes tenían una enfermedad de base y la gran mayoría recibían tratamiento inmunosupresor en el momento del desarrollo de la infección. Por lo que es posible que el paciente fuera portador asintomático de listerias en el tracto digestivo, proliferando y diseminándose tras la instauración de la terapia inmunsupresora.
Sin embargo en los últimos años, tal vez coincidiendo con la toma de medidas de protección, se observa un descenso en el porcentaje de casos de adquisición intrahospitalaria (FIGURA 3).
Por último, otros temas relacionados con la listeriosis, como las manifestaciones clínicas, el pronóstico y tratamiento y las recomendaciones dietéticas preventivas, se abordarán en una segunda parte que podrá encontrar la próxima semana en esta página.





