La oncóloga Eva Ciruelos (Guadalajara, 1972) apunta al entusiasmo como ingrediente indispensable para desempeñar una de las carreras investigadoras de referencia en la lucha contra el cáncer de mama. Su actividad se bifurca en tres facetas: la de su consulta en el Hospital 12 de Octubre de Madrid, la dirección del área de Cáncer de Mama de HM Hospitales y la vicepresidencia del grupo de investigación Solti. Es autora de más de 250 estudios, entre ellos el reciente MINDACT, publicado en New England Journal of Medicine, un macroestudio europeo que identifica mediante un test genético qué pacientes con ese tumor pueden prescindir de la quimioterapia.
¿Por qué decidió dedicarse a la oncología?
Es una de las áreas de la medicina en la que hay más posibilidades para ayudar a pacientes graves y con mal pronóstico. Y también por las oportunidades de investigación. Su trabajo se centra en el cáncer de mama, una patología en la que la tasa de supervivencia a los diez años alcanza el 80 % de los diagnósticos y donde la investigación ha permitido reducir los tratamientos de quimioterapia y las mastectomías.
¿Qué ha propiciado este avance?
El desarrollo de la biología molecular, saber qué caracteriza a cada cáncer de mama y la diferencia con los demás. También la adaptación de los tratamientos, tanto en los estadios precoces como en los avanzados. Por eso cada vez hay más tratamientos dirigidos, a partir de mutaciones, expresión génica o receptores hormonales [es decir, teniendo en cuenta los resultados de estudios genéticos].
En el futuro, ¿veremos el fin de la quimioterapia?
No lo creo. La quimioterapia sigue siendo un estándar y la piedra angular del tratamiento del cáncer en general. Hay que decir que la quimioterapia no es necesariamente mal tolerada por todos los pacientes, y no podemos olvidar que estamos ante un tratamiento que salva vidas. Lo que sí haremos es seleccionar cada vez más, para establecer qué grupos de pacientes son los mejores candidatos al tratamiento de quimio y en qué grupos se puede evitar.
Defiende la importancia de los grupos de investigación cooperativos, integrados en departamentos académicos. ¿En qué se diferencian la investigación universitaria y la de los laboratorios farmacéuticos?
En España, la investigación financiada por empresas farmacéuticas supone el 80 % de toda la investigación en cáncer. El 20 % restante corresponde a lo que llamamos investigación académica, que puede venir de asociaciones, grupos cooperativos o instituciones sin ánimo de lucro, como el Grupo Solti. La diferencia fundamental es que en la investigación farmacológica la prioridad es la comercialización de un fármaco o un test diagnóstico y su posterior beneficio económico. En cambio, en la investigación académica trabajamos a partir de preguntas que, por cuestiones básicamente económicas, no tienen cabida en la industria, como, por ejemplo, si en lugar de un año con un determinado tratamiento, podemos prescribir menos para obtener los mismos resultados o si una paciente puede quedarse embarazada después de haber tenido cáncer.
El importe de algunos tratamientos oncológicos supera los 100.000 euros por paciente. ¿Qué deberían hacer las autoridades sanitarias para evitar este aumento de precios?
Por un lado, hay que entender el punto de vista de las empresas farmacéuticas. Tan solo uno de cada 10 fármacos sale adelante, algo posible con una inversión enorme que depende exclusivamente de estas empresas. Hay mucha inversión económica detrás que no solo obedece a la especulación. También es cierto que los precios de algunos fármacos ahora tan importantes como las inmunoterapias son insostenibles para los sistemas sanitarios públicos y privados. La clave es encontrar un equilibrio en el que las farmacéuticas se adapten, buscando acuerdos y fórmulas de cofinanciación.
En los últimos tiempos muchas empresas ofrecen test de ADN para revelar la especial predisposición hacia determinadas enfermedades. ¿Qué opinión le merece este tipo de pruebas?
Deberían estar prohibidas. No hay nada más peligroso en la vida que la información de salud cuando no se sabe interpretar. En consulta estoy viendo muchísimo sufrimiento y decisiones equivocadas por la moda de estos tests. Y están llevando a la gente a auténticas torturas mentales, de inicio de búsqueda de opiniones médicas y paramédicas, por distintas vías. Además, es importante señalar que las personas que dan estas opiniones no siempre tienen la cualificación ni el conocimiento necesarios. Deberían regularse para que solo un experto genetista u oncólogo interpreten los resultados de estos estudios genéticos para poder asesorar bien, no solo a pacientes, sino a familias.
Para muchas personas, algunas pruebas de cribado (diagnósticas) son molestas y no acuden a realizarlas con la frecuencia que deberían. ¿Será posible en un futuro sustituir las pruebas más molestas por analíticas de sangre que digan todo sobre nuestro estado de salud?
Es cierto que podría ser posible en un futuro algún test ultrasensible de mutaciones o de detención de ctDNA [ADN tumoral circulante] en sangre. Hay muchos estudios en marcha, pero todavía nada aplicable. Por el momento, la recomendación es mamografía para cualquier mujer por encima de los 45 o 50 años, dependiendo de la comunidad autónoma; test de sangre oculta en heces para cualquier persona mayor de 50 años; y citología cervical para cualquier mujer una vez iniciadas las relaciones sexuales. Además de recomendaciones más específicas de cribado en poblaciones de riesgo, como mujeres en familias portadoras de alguna mutación, o familiares directos de pacientes que hayan tenido cáncer de colon.
¿Qué importancia en la evolución del tratamiento tiene el centro hospitalario en el que se realiza?
En tumores frecuentes, lo importante es que el centro hospitalario tenga una unidad multidisciplinar de diferentes médicos que traten el tipo de cáncer concreto. En el caso del cáncer de mama, casi todos los centros hospitalarios disponen de un comité de cirujanos, terapeutas, radiólogos, oncólogos, fisioterapeutas que lo tratan de una forma integral y pueden establecer tomas de decisiones perfectas. Ahora bien, en los tumores menos frecuentes, es imposible que todos los hospitales tengan plantas para dar quimioterapia en dosis altas, hacer trasplantes de médula o que haya cirujanos expertos en este tipo de cirugías. Aquí lo importante es que el hospital sea un centro de referencia. Y en tercer lugar, hay que subrayar la importancia de los centros que tengan abiertos ensayos clínicos.
¿Recomienda participar en este tipo de estudios?
Todos los pacientes oncológicos deberían valorar incluirse en uno, a través de la información pública para que el paciente chequee con su médico si puede ser candidato a participar, aunque pertenezca a otro hospital. Yo recomiendo que los busquen proactivamente [los pacientes pueden informarse a través de su oncólogo, que le ayudará a iniciar los trámites], porque los ensayos clínicos ofrecen la oportunidad de recibir una nueva terapia que tardará años en aprobarse y serán los primeros en probar este tratamiento nuevo.
¿Qué controles siguen?
Este tipo de estudios aportan todos los criterios de seguridad y están supervisados por muchos comités éticos y reguladores que garantizan el bienestar del paciente. Paciente que, además, tiene el derecho a retirarse del ensayo cuando quiera sin dar ninguna explicación. Con respecto al hospital, el conocimiento que ganan los médicos sobre aplicación de fármacos con estos estudios puede suponer un ahorro de cinco o seis millones de euros por centro.
Cuando un paciente recibe un diagnóstico es frecuente que busque información en Internet y llegue a la llamada “oncología integrativa”, tratamientos alternativos en los que se pautan dietas denominadas antiinflamatorias, suplementos vitamínicos o recomendaciones como la acupuntura o el reiki. ¿Cuál es su perspectiva sobre estos tratamientos?
Jamás los recomendaré a ningún paciente. Me he encontrado con efectos secundarios por seguir tratamientos de este tipo, incluso sin que el paciente nos informe. Síndromes extraños que se explicaban porque, por detrás del tratamiento oficial, estaban siguiendo otras indicaciones. Pueden llevar a una situación de riesgo de salud, como puede ser una dieta no bien equilibrada que provoque un déficit nutricional que impida poder suministrar un tratamiento. Mi postura es que deberían regularse.
¿Existen los alimentos “anticáncer”?
No. La dieta tiene que ser mediterránea y equilibrada. Y con sentido común: si uno se toma dos kilos de brócoli, lo único que va a hacer es intoxicarse. De la misma manera, tampoco pasa nada por comer un día un dulce o una carne roja.
Uno de los problemas de los pacientes con cáncer es la alteración de sabores y la pérdida de apetito, algo que para muchos dificulta seguir una dieta saludable por la aversión a muchos alimentos. ¿Cuál es su consejo en estos casos?
Intentar comer más veces al día de manera poco copiosa y utilizar el limón o la lima para ensalzar el sabor de las comidas. Estos problemas obedecen a una toxicidad específica de los tratamientos, no hay mucho más que se pueda hacer.
En enero el sistema sanitario español ha comenzado a financiar dos tratamientos para dejar de fumar. ¿Cómo valora esta medida?
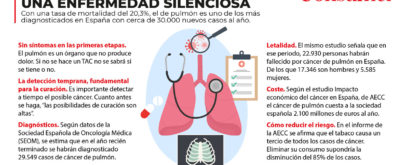
Más que un tratamiento en sí, como Champix, el sistema sanitario debe facilitar consultas de deshabituación tabáquica. Porque estos fármacos pueden funcionar bien para un paciente, pero alguien puede solucionarlo simplemente haciendo deporte; otros necesitarán un parche, y para algunos será útil una terapia conductual. Es decir, establecer consultas de expertos en ambulatorios y hospitales. Cuando un fumador empieza a toser, debería dejar de fumar. Pero para dejarlo la persona debe estar convencida. Hay que darse cuenta de que si consiguiéramos eliminar el tabaco en España evitaríamos uno de cada tres tumores y algunos de los más mortales. Porque, aunque el cáncer de colon y el de mama son los más frecuentes, el que más muertes provoca es el de pulmón.
¿Cree que llegará el día en el que nadie morirá de cáncer?
No lo creo. El cáncer se va a convertir en la única causa de muerte. Hay una cifra clarísima y perfectamente calculada: dos de cada tres españoles dentro de 10 años vamos a tener un cáncer y falleceremos por esto. Ello implica muchas cosas. Una de ellas, que harán falta más oncólogos. Las autoridades sanitarias podrían hacer mucho más en términos de prevención, porque con el cáncer ocurre un problema muy similar al del cambio climático: que hay que poner todos los medios. No se puede caer en una inconsciencia adquirida y voluntaria para crear el infantilismo de decir “a mí esto no me va a pasar” o “eso de la contaminación no es verdad”. El objetivo sería que estas cifras se estabilicen y se mejore toda la parte preventiva. Así conseguiremos que se convierta en una enfermedad crónica, llevadera, que pueda controlarse durante mucho tiempo con fármacos como hacen hoy los hipertensos.